Statine sind Arzneimittel, die den Cholesteringehalt im Blut senken. Sie sind heute das umsatzstärkste Produktsegment der Pharmaindustrie. Laut Statistik wurden im Jahr 2004 weltweit 27 Milliarden Dollar Umsatz mit Statinen alleine getätigt. Wo andere Branchen auf Wachstumsraten im Miniaturformat hoffen, wächst dieses Segment jährlich um über 10 Prozent! Der beste Statinverkäufer ist Pfizer.
Diese Firma verkaufte 2005 ihren Cholesterinsenker Atorvastatin – Lipitor bzw. Sortis – zu einem Umsatzwert von weltweit 12,2 Milliarden Dollar. Zur Zeit nehmen etwa 25 Millionen Menschen regelmäßig eines der feilgebotenen Statine ein. Da können nur noch die Kamellen im rheinischen Karneval mithalten, die aber kostenfrei ins Volk geworfen werden. Aufgrund dieser Zahlen wäre der nächste, nicht mehr ganz so utopische Schritt, die Statine ins Trinkwasser zu geben.
Zumindest ist diese Form der Zwangstherapie ja teilweise mit den Fluoriden im Trinkwasser bereits durchgeführt worden. Nur hier sollte Karies prophylaktisch angegangen werden. Aber Karies ist nicht so schlimm wie ein Herzinfarkt. Und der soll angeblich durch die Statine verhindert werden. Gleiches wird auch für die Arterienverkalkung behauptet.
Denn das böse Cholesterin ist zu nichts nutze als arteriosklerotische Plaques in unseren Adern zu bilden und diese so zu verengen, dass es zum Infarkt kommt. Wenn man dann Legoland verlassen hat und den Boden der Realität wieder unter den Füßen hat, dann muss man einsehen, dass dies nur eine unbewiesene Hypothese ist, die sich ausschließlich auf empirisch gewonnene Hinweise stützen kann.
Es gibt aber bislang keinen erkennbaren biologischen Mechanismus, mit dem erklärt werden kann, auf welchem Wege Cholesterin zur Bildung von Plaques führt. Und nachdem alle Welt zu dem Irrglauben gelangt ist, dass Cholesterin der Inbegriff alles Krankhaften ist (es ist auch Schuld an abstehenden Ohren und Schweißfüßen), schauen wir uns doch einmal diesen Erzschurken etwas genauer an.
Was ist ein böses Cholesterin?
Cholesterin ist unvermeidbar. Es kommt in allen tierischen Zellen vor. Während Schulmedizin und Pharmaindustrie diesen Naturstoff „verteufeln“, siehen die Naturwissenschaften in ihm ein lebenswichtiges Sterol (eine Untergruppe der Steroide), das vor allem in der Zellmembran wichtige Aufgaben übernimmt. Oder kurz: Ohne dieses Teufelszeugs gäbe es keine Zellmembranen, ohne diese keine Zellen, ohne diese kein Leben. Aber Cholesterin kann noch mehr als nur Zellmembranen aufbauen. Dazu gleich mehr.
Die Aufgabe des Cholesterins in der Zellmembran ist die Stabilisierung derselben. Innerhalb der Zellmembran übernimmt Cholesterin die Aufgaben des intrazellulären Transports und die Kontrolle der Zellsignalstoffe. Es ist wesentlich für die Struktur und Funktion von Caveolae in der Zellmembran.
Von diesen „Einbuchtungen“ in der Struktur der Zellmembran hängt die Caveolae-abhängige Endozytose ab. Darüber hinaus nimmt Cholesterin auch bei der Übertragung von Zellsignalprozessen teil. Es ist wesentlich für die Formierung von Lipid Rafts, eine spezifische Zusammensetzung von Proteinen und Lipiden und speziell Cholesterin, die wiederum zelleigene Rezeptorproteine in nächste Nähe zu hohen Konzentrationen von sekundären Botenstoffen bringen.
In vielen Neuronen gibt es cholesterinreiche Myelinscheiden, die die Isolation der eigentlichen Nervenleitungen garantieren. Ohne diese Isolierungen käme es zu einem Stillstand der nervalen Reizleitung.
Innerhalb der Zelle dient Cholesterin als ein Vorgängermolekül, oder Ausgangs- bzw. Rohstoff, für eine Reihe von biochemischen Reaktionen. In der Leber wird Cholesterin zu Gallensäure umgebaut, welches dann in der Gallenblase gelagert wird. Die Gallenflüssigkeit enthält Salze, die in der Lage sind, Fette aus der Nahrung zu lösen und hilft bei der Resorption dieser Fette und z.B. auch fettlöslicher Vitamine, wie Vitamin A, D, E und K.
Cholesterin ist zudem ein wichtiger Rohstoff für die Synthese von Vitamin D (7-Dehydrocholesterin wird durch UV-Strahlen in aktives Vitamin D umgewandelt) und den Steroid-Hormonen, einschließlich der Nebennierenhormone Cortison und Aldosteron. Die Sexualhormone Progesteron, Östrogen und Testosteron und deren Derivate sind auch aus Cholesterin als Ursprungsstoff synthetisiert. Es gibt seit Jahren Hinweise, dass Cholesterin möglicherweise anti-oxidative Eigenschaften hat (http://www.ncbi.nlm.nih.gov/pubmed/1937129). Sollte sich dies bewahrheiten, dann wäre der Albtraum vom bösen, arterienverkalkungerzeugenden Cholesterin endgültig ausgeträumt.
Da Cholesterin wasserunlöslich ist, muss es an Träger gebunden werden, um im Blut transportiert werden zu können. Dies sind die sogenannten Lipoproteine. Diese haben eine unterschiedliche Dichte und damit unterschiedliche Bindungskapazitäten. Da gibt es die Chylomikronen, VLDL (very low density lipoprotein), IDL (intermediate density lipoprotein), LDL (low density lipoprotein), Lipoprotein(a), HDL (high density lipoprotein) und VHDL (very high density lipoprotein).
Auch hier hat die Schulmedizin Bösewichter und strahlende Helden ausmachen können. VLDL, LDL und Lipoprotein(a) sind die bösen Buben, die für Herzinfarkt und verkalkte Arterien sorgen. Nur das HDL ist der einsame Gegenspieler, der die Arterien blank putzt und so eine Verkalkung und Verengung verhindert. Zurück vom schulmedizinischen Hollywood und seinen fantastischen Geschichten können wir sehen, dass die verschiedenen Fraktionen auch verschiedene Aufgaben haben, jenseits von Gut und Böse:
- Chylomikronen transportieren primär Triglyceride vom Gastrointestinaltrakt hin zur Leber, zu den Skelettmuskeln und ins Fettgewebe.
- VLDL transportieren neu gebildete Triglyceride ins Fettgewebe.
- IDL liegt zwischen VLDL und LDL. Es ist normalerweise im Blut nicht nachweisbar. Die Funktion von IDL indes ist unbekannt.
- LDL transportiert Cholesterin von der Leber in die Zellen des Organismus (was ist daran schlecht?).
- HDL sammelt Cholesterin aus dem Körpergewebe und transportiert es zurück zur Leber.
Cholesterin kommt zwar in der Nahrung vor, besonders in tierischen Nahrungsmitteln. Es wird aber bei der Verdauung nur zu ca. 50 Prozent resorbiert. Der Löwenanteil des Körpercholesterins kommt aus der Produktion von Leber, Darmschleimhaut und anderem Körpergewebe.
Und der beträgt fast 90 Prozent des Gesamtcholesterins. Das Gehirn verfügt über eine eigene Cholesterinproduktion, da Cholesterin aufgrund seiner molekularen und biochemischen Eigenschaften nicht die Blut-Hirn-Schranke passieren kann.
Cholesterin wird über die Gallenwege in Form von Gallensäuren in den Darm (Zwölffingerdarm) abgegeben. Täglich werden ca. 500 Milligramm ausgeschieden. Allerdings wird das Cholesterin durch die Gallensäuren sofort emulgiert und im Dünndarm wieder resorbiert, so dass nur etwa 10 Prozent durch den Stuhl verloren gehen.
Wenn also fast 90 Prozent des Körpercholesterins aus der Produktion des Organismus stammen, dann spielt die Aufnahme durch die Ernährung eher eine untergeordnete Rolle. Zu hohe Konzentrationen im Blut werden als Hypercholesterinämie bezeichnet und stellen für die Schulmedizin eine behandlungsbedürftige Erkrankung dar.
Übrigens: Wenn Sie solche Informationen interessieren, dann fordern Sie unbedingt meinen kostenlosen Praxis-Newsletter dazu an:
Die Hypercholesterinämie
Die Frage, ab welchem Wert ein Mensch behandlungsbedürftig ist oder (noch) nicht, scheint kein Ergebnis von wissenschaftlichen Bemühungen zu sein, sondern eher auf Gutdünken ausgehandelt zu sein. Früher wurden 240 mg/dl noch als vollkommen normal gehandelt. Seit man aber die Normgrenze auf 200 mg/dl gesenkt hat, hat sich der Pool von behandlungsbedürftigen „Schwerkranken“ enorm vergrößert.
In Deutschland liegt der durchschnittliche Gesamtcholesterinspiegel für die Altersgruppe zwischen 35 und 65 Jahren bei mehr als 230 mg/dl. Das heißt, dass in dieser Altersgruppe statistisch gesehen jeder ein überdurchschnittlich erhöhtes Risiko für Arterienverkalkung und Herzinfarkt hat, was die perfekte Begründung für die Schulmedizin und Pharmaindustrie abgibt, sofort mit einer „adäquaten“ Behandlung zu beginnen. Nur so ist der gigantische Umsatz an Statinen zu erklären.
Aber nicht nur der 200-Wert gibt ein Kriterium für eine Behandlungsbedürftigkeit ab. Auch das Verhältnis von „bösen“ Cholesterinen zu „guten“ Cholesterinen ist ein Thema. So ist es denkbar, Werte unter 200 mg/dl Gesamtcholesterin zu haben, aber dennoch an einer Hypercholesterinämie zu leiden, weil die LDL-Fraktion zu hoch ausfällt.
Mit diesem Schachzug hätte man auch noch einige der normalwertigen Kandidaten zu Patienten umfunktioniert. Der Grenzwert für die LDL-Fraktion liegt momentan bei 130 mg/dl. Für Patienten mit weiteren kardialen Risikofaktoren sogar bei 100 mg/dl.
Seit 2008 gibt es eine (pseudo)wissenschaftliche Begründung für den Einsatz der Statine bei vollkommen gesunden Zeitgenossen. Denn die JUPITER-Studie konnte zeigen, dass bei sonst Gesunden Schlaganfälle, Herzinfarkte und die Notwendigkeit chirurgischer Eingriffe unter Statinen signifikant gesenkt werden konnte, wenn erhöhte C-reaktive Protein-Werte vorlagen (http://www.ncbi.nlm.nih.gov/pubmed/18997196). Es gab laut Studie auch 20 Prozent weniger Todesfälle, hauptsächlich durch eine Reduktion der Krebstodesfälle. Die Zahl der kardiovaskulär bedingten Todesfälle war seltsamerweise nicht gesenkt worden. Außerdem gab es signifikant mehr Diabetesfälle in der Statingruppe.
Die schulmedizinischen Empfehlungen zur Reduktion der Cholesterinwerte sind: Ernährungsumstellung (upps) durch eine cholesterinarme, fettreduzierte, ballaststoffreiche usw. Ernährung, Gewichtsreduktion, sportliche Aktivität und „viel Bewegung an der frischen Luft“. Diese Empfehlungen sind größtenteils als besonders wertvoll einzustufen. Nur für die Therapie einer Hypercholesterinämie taugen sie nichts, da die hohen Werte, wenn sie überhaupt behandelt werden müssen, durch die körpereigene Produktion verursacht werden. Hier helfen dann nur noch die Statine.
HMG-CoA-Reduktase, das Schlüsselenzym
Die Synthese von Cholesterin ist ein komplizierter Prozess. Ausgehend von Acetyl-Coenzym A (Acetyl-CoA) wird durch die HMG-CoA-Reduktase Mevalonsäure gebildet. In über 10 weiteren Schritten kommt es dann endlich zur Bildung von Cholesterin. Die folgende Abbildung aus Wikipedia zeigt die komplexen Vorgänge.
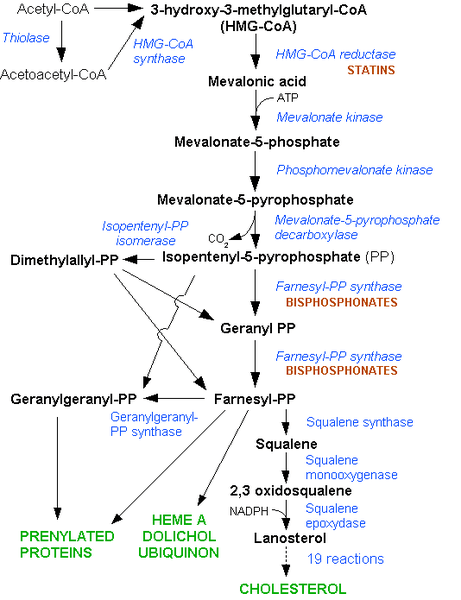
Wie aus der Abbildung ersichtlich wird, greifen die Statine sehr früh in den Syntheseweg ein. Sie blockieren die Aktivitäten der HMG-CoA-Reduktase und damit die Bildung von Mevalonsäure bzw. deren Salz, dem Mevalonat. Dieser Reaktionsschritt innerhalb der Cholesterinsynthese ist eine Art „Engpass“, da diese Reaktion die Synthesegeschwindigkeit bestimmt. Mit der Blockierung der Reduktase kommt es zu einer Stilllegung aller Folgeschritte und damit zu einem Ausbleiben der Cholesterinsynthese.
Es gibt dazu auch keinen alternativen Syntheseweg, auf dem dann kompensatorisch doch noch eine Cholesterinsynthese erfolgen könnte. Als Folge des Synthesestopps bildet die Leber verstärkt LDL-Rezeptoren aus, um das verbleibende Cholesterin aus dem Blut zu entnehmen und zu Gallensäure und den anderen weiter oben erwähnten Substanzen auf Cholesterinbasis umzubilden. Dieser Vorgang bewirkt dann das Abfallen der Cholesterinkonzentrationen im Blut.
Was die Schulmedizin nicht sehen will
Für die gesamte Welt der Schulmedizin ist sonnenklar, dass Cholesterin die Arterien verstopft und daher Statine nicht mehr aus der Therapie wegzudenken sind. Auch die prophylaktische Gabe von Statinen stellt für die Schulmedizin kein Problem dar. Aber, wie Eingangs schon angedeutet, ist diese erdachte „Wahrheit der cholesterinbedingten Plaquebildung“ nichts als eine Hypothese, die sich bislang durch keinen biologischen Mechanismus erklären lassen kann. Für Schlaganfälle und hohe Cholesterinspiegel gibt es für Männer bis zum 45. Lebensjahr einen möglichen statistischen Zusammenhang. Bei jüngeren Frauen sieht die Situation ähnlich aus. Bei Frauen über 50 scheint es sogar von Vorteil zu sein, einen zu hohen Cholesterinspiegel zu haben, denn hier sinkt das Risiko signifikant (http://www.ncbi.nlm.nih.gov/pmc/articles/PMC1127514/).
Aber auch der Zusammenhang KHK und Cholesterinwerte ist alles andere als gesichert. Denn auch hier gibt es nur eine statistische Korrelation, wenn man wieder einmal die Männer unter 45 Jahren nimmt. Es ist nicht auszuschließen, dass ein Anstieg des KHK-Risikos und des Cholesterinwertes gemeinsame Ursachen hat, nicht aber das Eine das Andere verursacht. Aber solche Korrelationen in Beweise umzudeuten ist eine typische „Mache“ der Schulmedizin, den ich auch schon im „Wissenschaftsreport“ näher unter die Lupe genommen habe.
Dazu kommt noch, dass ein Phänomen, das bei einer speziellen Gruppe (nur Männer, nur unter 45-Jährige) gesehen wurde, urplötzlich für die gesamte Bevölkerung gültig zu sein hat. Heute stehen Vermutungen im Raum, die die Cholesterinablagerungen in den Arterien als eine Reparaturmaßnahme von verletzten Blutgefäßen interpretieren. Eine Unterbrechung dieser Reparatur kann dann zwar das Infarktrisiko reduzieren, dafür aber auf der anderen Seite möglicherweise viel größere Schäden bewirken, z.B. eine Erhöhung des Krebsrisikos.
Auch die Behauptung, dass Cholesterin für die Plaquebildung zuständig ist, scheint nicht mehr als frommes Wunschdenken der Schulmedizin zu sein. 1998 erschien eine Veröffentlichung, die Autopsiestudien analysierte, die der Frage nachgingen zwischen Arteriosklerose und LDL-Werten (http://www.bgv-info-gesundheit.de/news/07122010.html).
Die vermutete Korrelation konnte diese Studie nicht nachweisen. Das gleiche gilt für die Ernährung. Im Jahr 2006 erschien eine Studie mit fast 50.000 Frauen im Alter zwischen 50 und 79 Jahren, die über 8 Jahre cholesterinarm ernährt wurden. Der Effekt war praktisch gleich Null in Sachen LDL-Reduzierung und Einfluss auf KHK, Schlaganfall und alle die Parameter, die durch eine Therapie mit Statinen verbessert werden sollen (http://jama.ama-assn.org/content/295/6/655.abstract).
Auf der anderen Seite kann nicht bestritten werden, dass Statine signifikant Cholesterin und die „bösen“ Fraktionen senken. Die Frage ist, ob eine Senkung wirklich so segensreich ist, wie die Schulmedizin es uns immer wieder weiß machen will. Denn Cholesterin scheint ein für den Organismus so wichtiger Stoff zu sein, dass dieser sich nicht auf eine Zufuhr durch die Nahrung verlässt, sondern die verlässlichere körpereigene Produktion dafür „erfunden“ hat.
So ist der Einsatz von Statinen in der Schwangerschaft streng kontraindiziert, da es zu Fehlbildungen im zentralen Nervensystem und an den Gliedmaßen beim Fötus führt und Spontanaborte auslösen kann.
Es gibt auch Hinweise, dass der LDL-Spiegel positiv mit der Gedächtnisleistung und anderen kognitiven Leistungen korreliert ist. Eine Senkung des LDL-Wertes durch Statine kann zu einem totalen Gedächtnisverlust und Demenz führen (http://www.ncbi.nlm.nih.gov/pubmed/14695047). Offensichtlich senken Statine das Cholesterin nicht nur im Blut, sondern auch im Gehirn ab.
Inzwischen sind auch die ersten Arbeiten entstanden, die auf einen Zusammenhang zwischen Krebserkrankungen und Statinen hindeuten. Die 2002 veröffentlichte PROSPER-Studie senkte stolz die Zahl der kardiovaskulären Todesfälle um 22, erhöhte dafür die Zahl der Krebstoten um 24 (http://www.thincs.org/unpublic.UR3.htm). Signifikante Unterschiede im Aufkommen von Brustkrebs war auch in der CARE-Studie zu beobachten (1 Patientin in der Placebogruppe gegen 12 in der Statingruppe).
Zu guter Letzt sei noch an die allgemein bekannte „Nebenwirkung“ erinnert, dass Statine das Risiko einer Diabeteserkrankung signifikant fördern. Spätestens hier kann man davon ausgehen, dass der Nutzen der Statinbehandlung weit hinter dem Schaden aufgrund der Diabeteserkrankung einzuordnen ist. Denn Diabetes hat nachgewiesenermaßen einen deletären Einfluss auf das Gefäßsystem. Und spätestens hier zeigt sich die Widersinnigkeit schulmedizinischen Handelns und seiner theoretischen Voraussetzungen.
Zitatenklau
Zum Schluss einige „Expertenmeinungen“ zu diesem Thema:
Prof. em. Dr. med. Frank P. Meyer, ehemaliger Institutsdirektor der Klinischen Pharmakologie an der Otto-von-Guericke-Universität in Magdeburg (im Jahre 2003):
„Über ein halbes Jahrhundert wurde uns von interessierter Seite (Pharma-Industrie, Lebensmittelindustrie, Verlage, Apotheker, Ärzte) die Cholesterol-Legende präsentiert. In 15 guten Studien wurde demonstriert, dass der Effekt der Lipidsenker hinsichtlich der Primärprävention gegen Null geht und im Hinblick auf die Sekundärprävention nur sehr marginal ist. In HPS (Heart Protection Study, 2002) wurde von den Autoren explizit auf die Bedeutungslosigkeit des Cholesterols verwiesen. Wie man aus der aktuellen Literatur entnehmen kann ([…]), können Legenden jedoch sehr zählebig sein. Wir sollten uns an den Ausspruch von H. Immich erinnern. ‚Nicht Experten zählen, sondern Fakten‘.“
Prof. Peter Sawicki, damaliger Leiter des Instituts für Qualität und Wirtschaftlichkeit im Gesundheitswesen (in der Süddeutschen Zeitung vom 15. November 2005):
„Umstritten ist, ob und inwieweit die Senkung des LDL-Cholesterins den Gesundheitszustand positiv beeinflusst.“ (http://www.sueddeutsche.de/wissen/neue-studie-das-cholesterin-raetsel-1.912632)
Fazit
Wie so häufig ist die Therapie der Schulmedizin in Frage zu stellen. Wie bei anderen Themen ist der Nutzen einer cholesterinsenkenden medikamentösen Maßnahme alles andere als erwiesen und sicher. Sicher ist nur der (finanzielle) Nutzen für den behandelnden Arzt und seine Freunde von der Pharma-Industrie.
Dieser Beitrag wurde am 12.12.2021 erstellt.




